Uwaga! Ten artykuł ma charakter wyłącznie edukacyjny, nie służy samoleczeniu i nie może zastąpić indywidualnej konsultacji lekarskiej.
Alergia skórna może mieć postać szybko pojawiającej się, swędzącej pokrzywki lub wyprysku kontaktowego pojawiającego się z pewnym opóźnieniem. Atopowe zapalenie skóry to choroba, w której alergiczne odczyny skórne występują bardzo często i bywają bardzo dokuczliwe.
Alergia to problem nie tylko skóry
Alergia to nadmierna reakcja układu odpornościowego na czynniki, które u zdrowych osób nie wywołują żadnych objawów. System immunologiczny alergika rozpoznaje np. pyłki, białka mleka, orzeszków, roztocza, sierść zwierząt lub inne alergeny jako zagrożenie i wzbudza reakcję obronną, jak w przypadku zakażenia lub inwazji pasożytów. Stąd objawy: katar, kaszel, łzawienie, kłopoty żołądkowe, problemy z oddychaniem, a także objawy skórne: swędzenie, zaczerwienienie, łuszczenie, krosty, bąble i inne rodzaje wysypki. W dzisiejszym artykule skupimy się na skórnych objawach alergii, ich najczęstszych przyczynach oraz sposobach łagodzenia dolegliwości. Należy pamiętać o tym, że objawy alergii skórnej są podobne do wielu chorób skóry o innym podłożu – wyprysku z podrażnienia skóry (w takich przypadkach nie ma aktywacji układu odpornościowego, objawy są wywoływane przez bezpośrednie działanie drażniące substancji chemicznych lub czynników fizycznych), niektórych chorób zakaźnych (infekcji wirusowych, bakteryjnych lub grzybiczych), autoimmunologicznych, oparzeń lub podrażnień itd. Dlatego wszelkie podejrzane objawy należy zgłaszać lekarzowi, który zleci odpowiednie testy i dopiero wtedy postawi jednoznaczną diagnozę.
Alergii skórna – objawy i rodzaje
Alergie to choroby angażujące układ odpornościowy. Ich objawy mogą dotyczyć całego organizmu, ale niektóre z nich koncentrują się na skórze. Jak wygląda alergia skórna? Poniżej wymienimy najczęściej występujące przyczyny i odmiany.
- Atopowe zapalenie skóry (AZS) – Atopia to alergiczno-zapalna choroba całego organizmu, która nie dotyczy jedynie skóry. Współwystępują z nią często objawy ze strony układu oddechowego (astma, alergie wziewne), alergie pokarmowe i inne. Jednak objawy skórne należą do najbardziej dokuczliwych, ponieważ powodują silne swędzenie, pieczenie i ogólny dyskomfort. Skóra atopowa jest przesuszona i cienka, ma zaburzoną barierę obronną – szczególnie płaszcz lipidowy, czyli naturalną warstwę natłuszczającą. Osoby z AZS mają też tendencję do nasilonych, nawracających procesów zapalnych, które objawiają się egzemą, czyli zaczerwienieniem, łuszczeniem, świądem, krostkami, pękaniem skóry i sączącymi wypryskami. Chorzy z atopowym zapaleniem skóry są często uczuleni na wiele alergenów pokarmowych, kontaktowych i wziewnych, a nadwrażliwa skóra reaguje na substancje uczulające i drażniące o wiele łatwiej niż u zdrowych osób.
- Pokrzywka (urticaria) – czasami kontakt z alergenem powoduje powstanie zmian na skórze podobnych do bąbli po oparzeniu pokrzywą – stąd nazwa. Takie zmiany są zwykle zaczerwienione, uniesione nad powierzchnię zdrowej skóry (obrzęk), mocno swędzą, a czasem pieką. Pokrzywka zwykle szybko się pojawia i szybko ustępuje, choć w niektórych przypadkach może przyjmować postać przewlekłą, trwającą ponad 6 tygodni. Istnieją także niealergiczne odmiany pokrzywki, spowodowane podrażnieniem fizycznym (dermografia), zimnem lub innymi czynnikami. Czasami pokrzywka alergiczna jest jednym z początkowych objawów bardzo groźnego wstrząsu anafilaktycznego, który jest zdarzeniem zagrażającym życiu.
- Wyprysk kontaktowy – to krostki, grudki, plamki, pęcherzyki, zaczerwienienie lub opuchnięcie, które pojawiają się na skórze po kontakcie z alergenem lub substancją drażniącą. Alergia kontaktowa występuje zwykle po 24-72 godzinach po kontakcie z alergenem. Częstymi alergenami kontaktowymi są: metale (głównie nikiel i chrom), naturalny lateks oraz kauczuk, niektóre składniki kosmetyków czy perfum, konserwanty, barwniki, niektóre leki (w tym antybiotyki). Wyprysk kontaktowy może mieć też podłoże zapalne, lecz niealergiczne. Dzieje się tak w przypadku podrażnienia skóry wskutek narażenia na detergenty, drażniące chemikalia, przesuszenia skóry (np. z powodu zbyt częstego mycia rąk), narażenia na zimno itp.
- Reakcja fotoalergiczna, czyli tzw. alergia na słońce – występuje wtedy, kiedy pewne czynniki obecne w skórze lub na jej powierzchni (kosmetyki, leki lub wrodzone predyspozycje) sprawiają, że promieniowanie UV powoduje reakcję alergiczną – wysypkę, świąd, zaczerwienienie, obrzęk itd.
- Alergiczne zmiany skórne – mogą wystąpić także wtedy, kiedy kontakt z alergenem nie nastąpił przez skórę, np. w przypadku alergii pokarmowych. Wtedy wykwitom skórnym mogą towarzyszyć też inne dolegliwości, np. wymioty, biegunka, obrzęk, zaostrzenie astmy czy kataru.
Zainteresował cię temat? Zapoznaj się z podobnymi artykułami:
- Atopowe zapalenie skóry – objawy, przyczyny, sposoby leczenia
- Alergia na słońce – przyczyny, objawy i leczenie
- Alergie pokarmowe – przyczyny, objawy, leczenie
Uwaga! Czasami pokrzywka lub zaczerwienienie, łuszczenie czy opuchnięcie skóry może towarzyszyć gwałtownej, uogólnionej reakcji alergicznej, którą określa się jako wstrząs anafilaktyczny. Towarzyszy mu gwałtowny spadek ciśnienia, nagłe osłabienie, kołatanie serca, obrzęk (opuchlizna) tkanek, w tym tkanek gardła, chrypka, kaszel i uczucie duszności, czasem nudności i wymioty. Obrzęk gardła powoduje niebezpieczeństwo uduszenia. Nie wszystkie objawy muszą wystąpić jednocześnie. Obrzęk tkanek, duszność i gwałtowny spadek ciśnienia stwarzają bezpośrednie zagrożenie życia. Należy wtedy natychmiast wezwać pogotowie, a jeśli chory ma strzykawkę z adrenaliną (epinefryną), natychmiast zrobić zastrzyk w udo, nawet przez ubranie!
Alergia skórna – przyczyny i testy diagnostyczne
Skórne objawy alergii mogą mieć różne postacie i przyczyny. Czasami plamy na skórze, wysypka czy egzema wynikają z innych przyczyn, niekoniecznie alergicznych. Może to być podrażnienie skóry przez detergenty, środki chemiczne, odmrożenie, otarcie naskórka itp. Alergia skórna czasami jest mylona z innymi chorobami, do których należą choroby zakaźne lub niezakaźne schorzenia zapalne: grzybice skóry, zapalenie mieszków włosowych, zapalenia bakteryjne, łojotokowe zapalenie skóry, opryszczka, ospa wietrzna, półpasiec, różowy łupież Giberta, łuszczyca, a nawet rumień wędrujący, który jest wczesnym objawem boreliozy. Aby ustalić przyczynę niepokojących zmian skórnych – szczególnie wtedy, kiedy pojawiają się po raz pierwszy lub mają nietypowy przebieg – koniecznie należy zgłosić się do lekarza, najlepiej do dermatologa. W przypadku podejrzenia alergii skórnej lekarz może zlecić badania, które pomogą ustalić przyczynę, czyli alergen wywołujący dolegliwości. Są to przede wszystkim skórne testy alergiczne, a czasem też badania krwi. Na kilka lub kilkanaście dni przed wykonaniem testów alergicznych należy odstawić leki przeciwalergiczne, np. przeciwhistaminowe. Dokładnych informacji na ten temat udzieli lekarz kierujący na badania.
- Skórne testy punktowe (STP) – na zdrową skórę przedramienia nakłada się roztwory zawierające różne alergeny (ich zestaw ustala lekarza na podstawie informacji uzyskanych od pacjenta), a następnie nakłuwa małym sterylnym ostrzem, aby wprowadzić alergen pod skórę. Dodatkowo robi się próbę z histaminą, jako kontrolę pozytywną (tutaj powinien wystąpić bąbel), a także z solą fizjologiczną, jako kontrolę negatywną (tutaj bąbla nie powinno być). Wyniki odczytuje się po 20 minutach, oceniając, czy wystąpiła reakcja zapalna i czy bąbel jest większy, czy mniejszy od tego wywołanego przez samą histaminę. Skórne testy punktowe pozwalają zbadać uczulenie na różne alergeny – skórne, wziewne i pokarmowe.
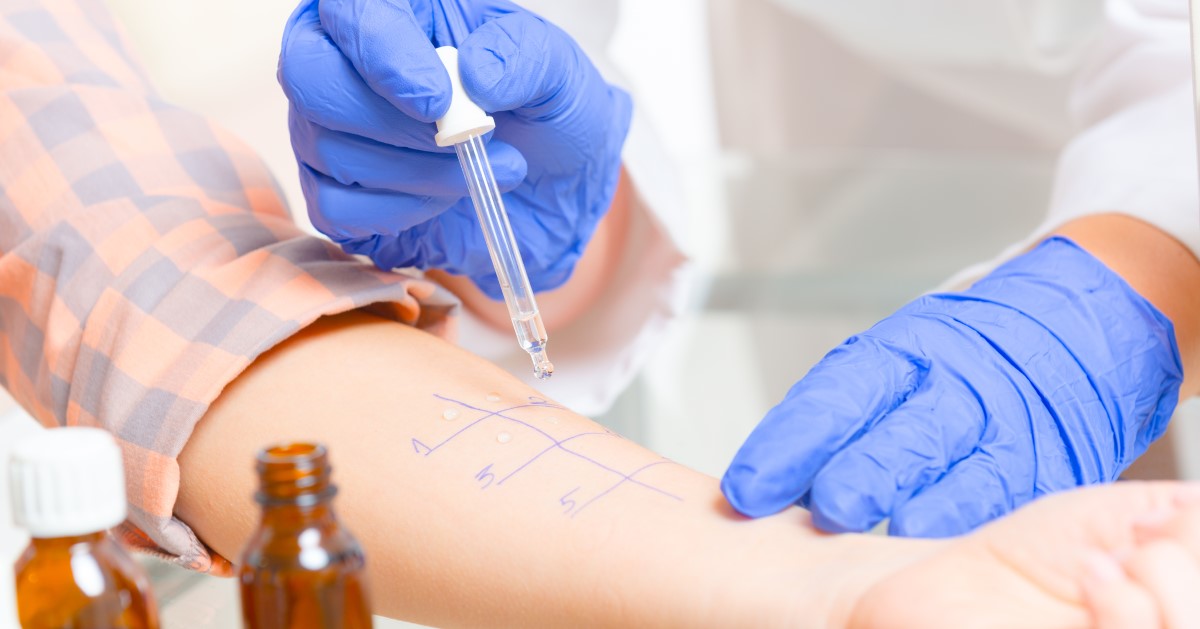
- Naskórkowe testy płatkowe (NTP) – te testy służą do badania uczulenia na typowe alergeny kontaktowe – chrom, kobalt, nikiel, niektóre składniki kosmetyków, perfum, barwniki i konserwanty, leki (np. neomycynę) itp. Alergeny w postaci maści nakłada się na skórę pleców i zakrywa specjalnymi plastrami, które muszą pozostać na skórze przez 2 doby. Potem pacjent zgłasza się na odczytanie wyników. Lekarz lub pielęgniarka ocenia i zapisuje, czy po kontakcie z danym alergenem wystąpił odczyn: zaczerwienienie, grudki lub pęcherzyki na skórze, a jeśli tak, to w jakim stopniu.
- Badanie poziomu przeciwciał IgE – czasami przeprowadza się testy sprawdzające poziom przeciwciał IgE we krwi. Te przeciwciała są produkowane w przebiegu reakcji alergicznych. Takie badanie wykonuje się często u niemowląt i małych dzieci, u których testy skórne są trudne do przeprowadzenia, albo u osób, które nie mogą nawet na krótko odstawić leków przeciwalergicznych.
Leczenie alergii skórnej
Leczeniem alergii skórnej zajmuje się lekarz, przede wszystkim alergolog lub dermatolog. Jeśli alergen jest znany, to należy go unikać – np. uczulających kosmetyków, leków, biżuterii lub innych czynników. Czasem możliwe jest przeprowadzenie odczulania, jednak nie zawsze. Często stosuje się leczenie przeciwalergiczne i przeciwzapalne miejscowe lub ogólnoustrojowe. Do leków najczęściej stosowanych przy alergii skórnej należą leki przeciwhistaminowe (zażywane doustnie lub na skórę), glikokorstykosteroidy (tzw. sterydy) i inhibiotory kalcyneuryny (takrolimus, pimekrolimus), które mają działanie immunosupresyjne. Aby utrzymać dobry stan skóry i wzmocnić efekty leczenia – szczególnie u osób z atopowym zapaleniem skóry – stosuje się emolienty, czyli kosmetyki natłuszczające i nawilżające skórę.
- Leki przeciwhistaminowe – blokują działanie histaminy, która jest uwalniana w czasie reakcji alergicznej i powoduje zaczerwienienie, świąd oraz powstawanie bąbli. Leki antyhistaminowe łagodzą swędzenie skóry, a także alergiczny katar i łzawienie oczu. Należą do nich: cetyryzyna (np. Zyrtec, Alletec, Amertil), lewocetyryzyna (np. Zyx), loratadyna (np. Claritine), desloratatyna (np. Aleric), feksofenadyna (np. Allegra, Telfexo), dimetynden (np. Fenistil) i inne. Można stosować je doustnie lub na skórę w postaci żeli lub kremów.
- Glikokortykosteroidy – to leki przeciwzapalne, które osłabiają odpowiedź immunologiczną. Stosuje się je przede wszystkim na skórę, jako maści i kremy. Łagodzą świąd, zmniejszają obrzęk oraz zaczerwienienie. Należy je stosować ściśle według wskazań lekarza, ponieważ nadużywane sterydy mogą powodować działania niepożądane: ścieńczenie skóry, zwiększone ryzyko infekcji, a z czasem „uzależnienie” skóry i gwałtowny nawrót objawów po odstawieniu leku. Do najczęściej stosowanych steroidów należą m.in.: hydrokortyzon, flutikazon, alklometazon, betametazon, metyloprednizolon. Są dostępne jedynie na receptę, z wyjątkiem kremów zawierających 0,5-1% hydrokortyzonu.
- Inhibitory kalcyneuryny – to leki immunosupresyjne, czyli osłabiające odpowiedź układu odpornościowego. Łagodzą stany zapalne, które są skutkiem nadmiernej reakcją immunologicznej. Do leczenia alergii skórnych (głównie w przebiegu atopowego zapalenia skóry) stosuje się je zewnętrznie, w postaci maści i kremów (np. Protopic, Elidel). Są dostępne wyłącznie na receptę.
- Emolienty – nie są lekami, ale stanowią bardzo ważny element pielęgnacji skóry z alergią, szczególnie atopowej. To kremy, emulsje i balsamy natłuszczające oraz nawilżające. Zawierają n.in. oleje naturalne lub mineralne, wazelinę, glicerynę, mocznik, pantenol, alantoinę, cholesterol czy lanolinę. Producenci emolientów oferują produkty o różnych składach, aby każdy chory mógł dobrać emolient najlepiej odpowiadający potrzebom jego skóry. Mają one uzupełniać brakującą warstwę lipidową skóry, chronić ją i zmiękczać, a przez to zmniejszać jej wrażliwość na alergeny oraz środki drażniące.
Bibliografia
- „Pokrzywka: przyczyny, objawy i leczenie” - dr n. med. Monika Świerczyńska-Krępa i lek. Magdalena Wiercińska, artykuł w serwisie Medycyna Praktyczna dla pacjenta. Link: https://www.mp.pl/pacjent/alergie/chorobyalergiczne/choroby/58880,pokrzywka (dostęp: 211.2022)
- „Alergie skórne – testy”, dr n. med. Dorota Jenerowicz, lek. med. Adriana Polańska, artykuł w serwisie Medycyna Praktyczna dla pacjenta. Link: https://www.mp.pl/pacjent/badania_zabiegi/64114,testy-skorne (dostęp: 21.11.2022)
- „Kontaktowe zapalenie skóry (wyprysk kontaktowy): przyczyny, objawy i leczenie”, dr n. med. Monika Świerczyńska-Krępa i lek. Magdalena Wiercińska, artykuł w serwisie Medycyna Praktyczna dla pacjenta. Link: https://www.mp.pl/pacjent/alergie/chorobyalergiczne/choroby/59031,wyprysk-kontaktowy (dostęp: 21.11.2022)
Zdjęcie okładkowe: Shutterstock



















Komentarze (0)